معرفی مورد
Edwards syndrome
قابل توجه دانشجویان عرصه که معرفی موردشان ناهنجاری های مادرزادی است: می توانید از این الگو برای معرفی مورد خود استفاده نمایید.
چکیده
مقدمه
گزارش مورد
خانم الف، 37 ساله، اهل سومالی، تاریخچه ی پزشکی قابل توجه ندارد. دارو به صورت منظم در طی حاملگی مصرف نمی کرده و به طور کلی خوب بوده است، سیگار و مشروبات الکلی و مخدر مصرف نمی کرده است.گراوید11، پارا 7 و 3 سقط داشته است. تست های آزمایشگاهی روتین نشان می دهد که گروه خونی A و Rh مثبت ، سفلیس و HIV منفی و هپاتیت B وC مثبت بوده است.
بررسی آنومالی جنین در هفته ی 24 موارد غیر طبیعی را آشکار کرد:سپس خانم الف تحت بررسی جنینی در 34 هفته و سه روز، 36 هفته و سه روز، 39هفته و سه روز قرار گرفت.
اسکن هفته ی 32 یک کیست سوراخ دار در راست: 15 و 19 و 31 میلی متر و یک کیست فرورفته در خلف 15 و 48 و 13 میلی متر و یک سیسترنا مگنا اتساع یافته
cisterna magna
خانم و آقای الف با مشاوران صحبت کردند و تصمیم گرفته شد که اگر نوزاد با شرایط بد به دنیا آمد نوزاد را احیا نکنند و نوزاد را به مادر بدهند. اگر نوزاد گریه کرد و حالش خوب باشد به بخش نوزادان برای تحت نظر گرفتن منتقل شود.
گاز خون نافی در دامنه نرمالی بود. در یک نگاه نوزاد آنومالی های متعددی داشت. نوزاد به بخش نوزادان در انکوباتور انتقال داده شد.
در معاینات، نوزاد ظاهرش صورتی رنگ، خونرسانی خوب و تنفس با دستگاه بود. اکسیژن اشباع 90 تا 99 درصد در اکسی هود با دریافت اکسیژن با غلظت 60 درصد بوده است.
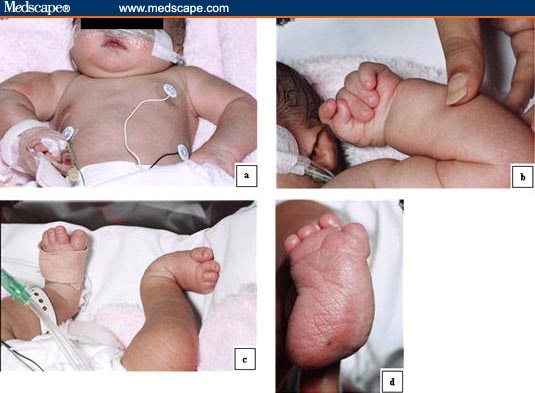
شکم نرم بود و متورم و حساس نبود. نوزاد فعال و فونتانل خلفی نرم بود و برجسته نبود. چشم های نوزاد به نظر deep set با شکاف پلکی دوطرفه نازک بود. دهان کوچک و یک شکاف مرکزی در لثه ی فوقانی بود و کام سالم بود. گوش هایش نرمال بود. گردن به نظر کوتاه و قفسه ی سینه پهن بود. فاصله ی بین دو نوک پستان زیاد بود. چین خوردگی قدام گردن بیش از اندازه بود. توده ی حساس در شکم نبود و اندام تناسـ لی نرمال به نظر می رسید. معاینه لگن طبیعی بود.
انگشتان بسته و انگشت دوم و پنجم به ترتیب روی انگشت سوم و چهرم افتاده بود. انگشتان همه دراز و بزرگ بودند. چین خوردگی در کف دست راست دیده می شد.در پای راست کجی در پاشنه دیده می شد.انگشتان پا غیر طبیعی و کوچک و بزرگ بودند و سین داکتیلی در انگشتان دوم و سوم پای راست. مشخصه ی rocker-bottom نقص پا و هم چنین برجسته بودن است.
عکس ها پس از رضایت والدین از نوزاد گرفته شد.نوزاد دکستروز 10 درصد بعد از 48 ساعت از تولدش در یافت کرد. تغذیه ی روده ای از طریق لوله معده در روز اول شروع شد و تغذیه ی روده ای به مدت سه روز ادامه داشت. داخل وریدی بنزیل پنی سیلین و جنتامایسین شروع شد چون استرپتوکوک گروه B مادری با اکسیژن نوزاد ترکیب شده بود. آنتی بیوتیک در روز سوم با کشت خون منفی متوقف شد.
تریزومی 18 یا سندروم ادوارد اولین بار در سال 1960 به وسیله ی ادوارد و کلگوس شرح داده شد. بین نوزادانی که زنده به دنیا می آیند تریزومی 18 دومین تریزومی اتوزومال غیرجنسـ ی رایج بعد از تریزومی 21 یا سندروم داون است.
میزان شناسایی 60 درصد و میزان مثبت کاذب آن 0.1 درصد است. اگرچه بیشتر موارد سندروم ادوارد از نظر ظاهر غیر طبیعی قابل کشف اند، سونوگرافی پره ناتال روتین به احتمال اینکه جنین تحت تاثیر قرار گرفته اشاره می کند.
آنومالی های رایج در جنین هایی با سندروم ادوارد شامل وضعیت غیر طبیعی و پایدار انگشتان جنین (89 درصد)، کیست های شبکه کروئید (43 درصد)، دو مجرایی شدن طناب نافی (40 درصد)، نقص کاردیاک (37 درصد)، تاخیر رشد در رحم (29 درصد)، امفالوسل (20 درصد)، نقص لوله عصبی(9 درصد)، کیست هیگروم یا لنفانژکتازی (14 درصد)، اختلال در حجم مایع آمینیون (12 درصد) و نقص کلیه (9 درصد).
تشخیص پره ناتال با آمینوسنتز (در هفته های 14 و 16 حاملگی) برای اختلال کروموزومی 99.5 درصد صحیح است. نمونه برداری از پرزهای جنینی (در هفته های13-10 حاملگی) 96 درصد تا 98 درصد صحیح است. پیشرفت در تشخیص پره ناتال باعث بهبود در احتمال کشف سریع آنومالی های کروموزومی شده است. اجازه ی فرصتی را برای برنامه ریزی و بهبود درست مراقبت های پره ناتال را داده است و یک انتخاب آزادی را برای خاتمه دادن به حاملگی در مواردی که پروگنوز بدی دارند می دهد. بنابراین هم برای آماده کردن مراقبت های سلامتی و هم برای آگاهی دادن درست با جزئیات با خانواده ازبقاء ناخوشی اهمیت دارد و هم در کیفیت زندگی به دلیل آنکه به طور کامل از تصمیمات مراقبت آگاه هستند اهمیت دارد.
بیماران با سندروم ادوارد معمولا اغلب سیستم ها و اندام هایشان غیرطبیعی است که می تواند شامل اختلال رشد، غذا نخوردن، تنفس سخت، تاخیر رشد و کم هوشی ذهنی، غیر طبیعی بودن اندازه معده و روده و دستگاه ادراری تناسـ لی باشد.
نقایص همراه با سندروم ادوارد:
عصبی: آپنه، میکروسفالی، انانسفالی، هیدروسفالی، هولوپروزنسفالی، هیپوپلازی مخچه، مننگوسفالوسل، میلومننگوسل، ناهنجاری آرنولد چیاری، کیست های آراکنوئید، هیپوپلازی و آپلازی جسم پینه ایصورتی جمجمه ای: میکوفتالمی، هیپرتلوریسم چشم، چین اپی کانتوس، شیار پلکی کوتاه، کاتاراکت، توده در قرنیه، پیگمانتاسیون غیر طبیعی شبکیه، کوتاه شدن و برگشت بینی، آترزی انفاندیبولوم، میکروگنادی، میکرواستومیا، کام شکاف و لب، بد شکلی گوش و گوش ها در قسمت پایین
اسکلتی: دست های گره خورده با انگشت اشاره و میانی برجسته و انگشت چهارم و پنجم برجسته، هیپوپلازی و آپلازی رادیال، آپلازی شست، سین داکتیلی انگشت دوم و سوم، پای rocker bottom، پای کج، گردن کوتاه با پوست بیش از اندازه تا خورده و جناغ کوتاه
قلبی: تخریب دیواره ی بطنی ریوی یا تخریب دریچه ی آئورت، تخریب دیواره دهلیز، مجرای شریانی باز، آئورت برجسته، تنگی آئورت، سندروم هیپوپلاستیک قلب چپ، تترالوژی فالوت، جابجایی شریان های بزرگ
تشخیص قطعی سندروم ادوارد بوسیله ی کشف کامل و یا جزئی تریزومی در کروموزوم 18 با استفاده از مطالعه ی سیتوژنتیک است. به هرحال آنالیزهای کروموزومی می تواند با استفاده از FISH انجام شود که یک نتیجه ی موقتی سریع است وآنومالی های جسمی متعدد را می تواند تایید کند. تحقیق و بررسی بیشتر با استفاده از اکوکاردیوگرافی،عکس برداری رزونانس مغناطیسی برای آنومالی های جمجمه ای، تنقیه ای باریم برای آنومالی های معده و روده،اولترا سونوگرافی برای دستگاه ادراری تناسلی و رادیوگرافی استخوانی برای آنومالی های استخوان است.
تاریخچه ی طبیعی در سندروم ادوارد مربوط به میزان بقاست. تقریبا 68درصد با تشخیص رحمی تریزومی 18قبل از زایمان می میرند. 30درصد در ماه اول و 50درصد درماه دوم می میرند. 10درصد باقیمانده عمدتا عقب مانده اند. میزان مرتالیته بالاست. معمولا عوارض درصدی به سمت قلبی، کلیوی، ناهنجاری، غذاخوردن دشوار، سپسیس و آپنه ناشی از آسیب سیستم عصبی مرکزی است.
فقط 10درصد بچه های که بیش از یک سال زنده می مانند و آنهایی که از نظر روانی عقب مانده اند معمولا با ناتوانی های جدی جسمی همراهند. آیا جراحی برای نقص کاردیاک قلبی زمانی که پیش آگهی نهایی را تغییر نمی دهد لازم است؟ جواب این سوال احتمالا نه است، چون جراحی کیفیت زندگی را بهبود نمی دهد بهر حال وضعیت به شدت سخت است. هدف و تصمیم باید در نتیجه ی یک مشارکت بین والدین و پرسنل مراقبتی حاصل شود. مسئله دیگرکه یک توجه را به وجود می آورد مسئله اقتصادی، علاقمند بودن یا دلواپس بودن به تصمیمات زندگی و مسئله ی مرگ است.
منابع مراقبت سلامتی محدودند و باید در یک سطح اجتماعی مطرح شوند. توجهات اقتصادی شامل هزینه ها در خدمات سلامت خانواده، خدمات اجتماعی و جامعه ی عمومی است. اگرچه که مسائل مالی اهمیت دارد اما نباید عامل اصلی در تصمیم گیری در درمان پزشکی در نظر گرفته شوند.
نوزاد مراقبت تسکینی کامل دریافت کرد و خانواده او تحت حمایت اجتماعی قرار گرفتند. نوزاد در روز پانزده بعد از تولد فوت کرد. از والدین یک رضایت نامه ی کتبی برای انتشار این معرفی مورد گرفته شد.
Appropriately Grown Baby With Multiple Congenital Abnormalities: A Case Report
http://www.medscape.com/viewarticle/579156_print
ترجمه: ف . آق. دانشجوی مامایی. د.ع.پ گلستان. گرگان
واحد درسی کودکان
 بسم الله الرحمن الرحیم
بسم الله الرحمن الرحیم